ケアマネジャーがケアプランを作成時に役立つ、在宅医療の制度と加算、医療連携の介護報酬の単位(2017年)
地域包括ケアシステムの定着のために重要視されている在宅医療。
それらを橋渡しする居宅介護支援事業所の介護支援専門員(ケアマネジャー)が、ケアプランを作成するときに知っておいた方がよい在宅医療制度、在宅医療サービス、退院や退所時の連携を評価する加算などについて概要をまとめました。
このページの目次
入院時情報連携加算
利用者が入院してから7日以内に、医療機関の職員に情報提供をした場合に算定できる加算です。情報提供を行った日時、場所、内容、手段などについて記録を残します。
入院時情報連携加算(Ⅰ)200単位
介護支援専門員が医療機関に出向いて、当該医療機関の職員に対して必要な情報を提供した場合に1月につき200単位を加算
入院時情報連携加算(Ⅱ)100単位
介護支援専門員が医療機関に出向かずに通信手段などで当該医療機関の職員に対して必要な情報を提供した場合には1月につき100単位を加算
必要な情報とは?
利用者の心身の状況、生活環境、社会的情報、居宅サービスの利用状況などです。
退院・退所加算 300単位
病院・診療所に入院もしくは地域密着型介護老人福祉施設や介護保険施設に入所していた利用者が、退院・退所して居宅サービスや地域密着型サービスを利用する場合、介護支援専門員がそれぞれの職員と面談を行い、利用者に関する必要な情報を得たうえで居宅介護支援の調整を行った場合に、入院期間中3回を限度に退院・退所加算を300単位加算できます。
原則としては退院前に情報を得ることが望ましいとされていますが、退院後7日以内であれば算定可能となっています。入院中に3回まで算定できます。
3回算定する場合には、そのうち1回は入院中の担当医とのカンファレンスに参加して、退院後の在宅での生活に必要な説明を行ったうえで居宅サービス計画を作成し、居宅サービス利用の調整を行った場合に限られます。(医療機関側は退院時共同指導料の算定にかかる会議に相当)
緊急時居宅カンファレンス加算 200単位
医療機関の求めにより病院や診療所の職員とともに利用者の居宅を訪問し、カンファレンスを行い、居宅サービス等の利用調整を行った場合に1月に2回を限度に1回あたり200単位を加算できます。
このカンファレンスは、利用者の病状が急変した場合や医療機関における診療方針の大幅な変更等の必要が生じた場合に実施されるものなので、必要に応じて速やかに居宅サービス計画を変更し、サービスの調整などの対応を行う必要があります。
在宅医療の制度
在宅医療は、大きく分けると計画的に医師が居宅に訪問する訪問診療と、患者の要請で医師が訪問する往診があります。
在宅時医学的総合管理加算
包括的かつ計画的な医学的管理を継続的に提供することに対する医師への診療報酬です。診療報酬(医療保険)の在宅患者訪問診療料と在宅時医学総合管理料については、以下の記事でもう少し詳しく紹介しています。
在宅療養支援診療所および在宅療養支援病院の加算
患家の求めに応じて、24時間往診が可能な体制を確保し、往診担当医の氏名、担当日等を文書で患家に提供している病院・診療所です。加算の算定には地方厚生局に届け出が必要です。
届け出の要件には、医療サービスと介護サービスの連携・調整をする介護支援専門員などと連携していることが明記されています。
お近くの在宅療養支援診療所 検索サイト
日本訪問診療機構の在宅療養支援診療所のご紹介では、都道府県ごとの医療情報ネットワークを紹介しており、在宅療養支援を行っている医療機関を探すのに役立ちます。
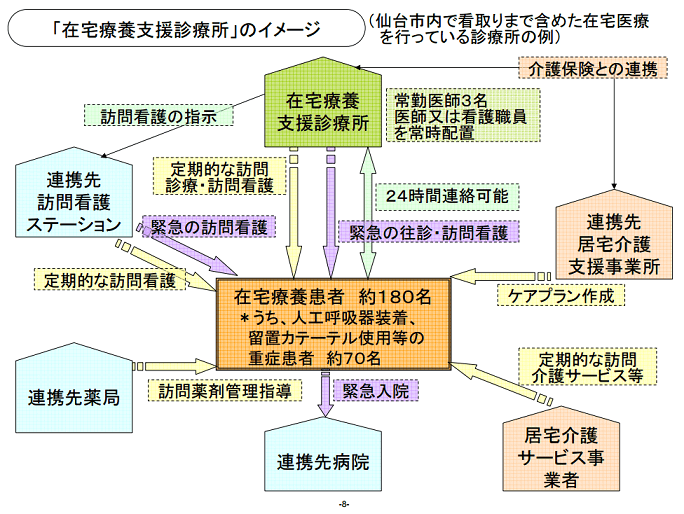
在宅療養支援診療所とは
在宅療養支援診療所とは、在宅療養をされる方のために、その地域で主たる責任をもって診療にあたる診療所のことです。
- 地方厚生(支)局長に届出て認可される病院・医院の施設基準のひとつです。
- 在宅療養支援診療所は、以下の項目を満たすこととなっております。
- 患者様を直接担当する医師または看護師が、患者様およびそのご家族様と24時間連絡を取れる体制を維持すること。
- 患者様の求めに応じて24時間往診の可能な体制を維持すること。
- 担当医師の指示のもと、24時間訪問看護のできる看護師あるいは訪問看護ステーションと連携 する体制を維持すること。
- 緊急時においては連携する保険医療機関において検査・入院時のベッドを確保し、その際に円滑な情報提供がなされること。
- 在宅療養について適切な診療記録管理がなされていること。
- 地域の介護・福祉サービス事業所と連携していること。
- 年に一回、在宅でお看取(みとり)した方の人数を地方厚生(支)局長に報告すること。
在宅生活でのリスク管理や急変対応に医療との連携
従来、医療と生活はもっと離れた存在でした。病院にいる間は治療、家に帰ったら生活、という隔たりがありましたが、現在は変わってきています。
生活場面で療養をする、疾患を抱えながらもできるだけ安心した在宅生活を継続するというときに、医療との連携が必要になります。
特に、危険の予知や、疾病や機能の回復や悪化などの予後予測、薬や治療の内容、療養上の注意点、急変の対応など、根拠をもってプランニングを行っていくことでより現実的な目標設定や急な変化の時の対応設定ができてきます。
いざというときをリアルに想定すること、自分で考えても今後どうしてよいかわからないとき、いろいろな視点・立場の意見も参考にしながら利用者にとってよい支援が行えると良いですね!